- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Zadnja promjena 2025-11-02 20:14.
Intrauterine infekcije
Sadržaj članka:
- Uzroci i čimbenici rizika
- Oblici bolesti
- Simptomi
- Dijagnostika
- Liječenje
- Moguće komplikacije i posljedice
- Prognoza
- Prevencija
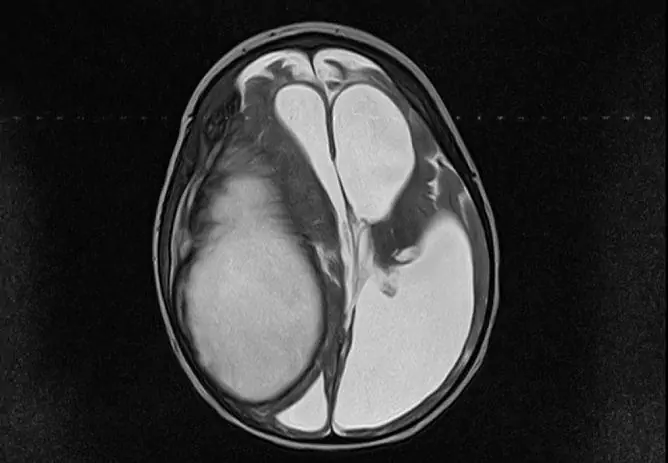
Intrauterine infekcije su zarazne i upalne bolesti fetusa i male djece koje se javljaju tijekom antenatalnog (prenatalnog) i (ili) intrapartalnog (porođajnog) razdoblja s vertikalnom infekcijom majke.
Potrebno je razlikovati pojmove "intrauterina infekcija" i "intrauterina infekcija". Infekcija podrazumijeva prodor patogena u djetetovo tijelo bez odvijanja kliničke slike, dok je intrauterina infekcija punopravna provedba intrauterine infekcije u obliku kliničke manifestacije zarazne bolesti.

Intrauterine infekcije u većini slučajeva kompliciraju djetetovo zdravlje
Prema rezultatima nekih studija, infekcija se otkriva u približno 50% donošene novorođenčadi i 70% nedonoščadi. Prema "optimističnijim" podacima, svaki deseti fetus (dijete) izložen je patogenim agensima tijekom trudnoće i porođaja.
U 80% slučajeva IUI komplicira djetetovo zdravlje različitim patološkim stanjima i razvojnim nedostacima različite težine. Prema rezultatima obdukcije utvrđeno je da je u svakom trećem slučaju perinatalna infekcija bila glavni uzrok smrti novorođenčeta, popraćena ili komplicirana tijekom osnovne bolesti.
Dugotrajna ispitivanja pokazuju da djeca u prvim godinama života koja su podvrgnuta intrauterinoj infekciji imaju slabije imunološke sposobnosti i osjetljivija su na zarazne i somatske bolesti.
Početkom 70-ih godina XX. Stoljeća, Svjetska zdravstvena organizacija predložila je naziv "TORCH sindrom". Ova kratica odražava nazive najčešćih intrauterinih infekcija: T - toksoplazmoza (toksoplazmoza), O - ostale (mikoplazma, sifilis, hepatitis, streptokoki, kandida itd.) (Ostalo), R - rubeola (rubeola), C - citomegalovirus (Citomegalovirus), H - herpes (Herpes). Ako etiološki čimbenik nije pouzdano poznat, oni govore o TORCH sindromu.
Uzroci i čimbenici rizika
Glavni izvor infekcije u IUI, kao što je već napomenuto, je majka od koje patogen ulazi u fetus tijekom ante- i (ili) intranatalnog razdoblja (mehanizam vertikalnog prijenosa).
Uzročnici intrauterine infekcije mogu biti bakterije, gljivice, protozoe, virusi. Prema statistikama, prvo mjesto u strukturi intrauterinih infekcija zauzimaju bakterijske bolesti (28%), zatim klamidijske i pridružene infekcije (21%).
Infektivni agensi koji su najčešći uzročnici intrauterine infekcije:
- rubeola, herpes simplex, vodene kozice, hepatitis B i C, virusi gripe, adenovirusi, enterovirusi, citomegalovirus;
- patogene bakterije (Escherichia, Klebsiella, Proteus i druge koliformne bakterije, streptokoki skupine B, Haemophylus influenzae, alfa-hemolitički streptokoki, anaerobi koji ne tvore spore);
- unutarćelijski patogeni (toksoplazma, mikoplazma, klamidija);
- gljive iz roda Candida.

Herpes simplex virus opasan je za fetus
Čimbenici rizika za intrauterinu infekciju:
- kronične bolesti urogenitalne sfere kod majke (erozivna lezija cerviksa, endocervicitis, kolpitis, vulvovaginitis, cista jajnika, uretritis, cistitis, pijelo- i glomerulonefritis, itd.);
- bolesti zarazne prirode koje je majka pretrpjela tijekom trudnoće;
- dugo sušno razdoblje.
Čimbenici koji neizravno ukazuju na moguću intrauterinu infekciju:
- opterećena porodnička anamneza (spontani pobačaj, neplodnost, mrtvorođenost, rođenje djece s višestrukim razvojnim manama);
- polihidramnios, prisutnost inkluzija i nečistoća u plodnoj vodi;
- vrućica, koja nije popraćena znakovima upale u bilo kojem organskom sustavu, a razvila se kod majke tijekom trudnoće ili porođaja;
- rođenje nedonoščadi prije datuma rođenja;
- odgođeni intrauterini razvoj djeteta;
- Apgar postiže ocjenu 0-4 boda u prvoj minuti djetetova života uz očuvanje nezadovoljavajućih pokazatelja ili pogoršanje procjene do 5. minute života;
- groznica novorođenčeta nepoznate etiologije.
Oblici bolesti
Ovisno o trajanju trudnoće, u kojoj se infekcija dogodila, postoje:
- blastopatije - realiziraju se tijekom prvih 14 dana trudnoće;
- embriopatije - pojavljuju se u razdoblju od 15 dana trudnoće do 8 tjedana;
- fetopatije - razvijaju se nakon 9 tjedana trudnoće (rane fetopatije - od 76. do 180. dana trudnoće, kasne fetopatije - od 181. dana trudnoće do trenutka porođaja).
Intrauterina infekcija koja se razvije u prva 2 tjedna trudnoće najčešće dovodi do smrti embrija (propuštena trudnoća) ili stvaranja teških sistemskih malformacija sličnih genetskim abnormalnostima u razvoju. Spontani prekid trudnoće, u pravilu, događa se 2-3 tjedna nakon infekcije.

Intrauterina infekcija u ranim fazama najčešće dovodi do smrznute trudnoće
Budući da su u embrionalnom razdoblju položeni svi organi i sustavi, razvoj IUI u tim će razdobljima dovesti do smrti embrija ili, kao u prethodnom slučaju, do nastanka malformacija različite težine.
Fetopatije imaju niz karakteristika:
- urođene greške ostvaruju se samo u onim organima, čije formiranje nije bilo dovršeno u vrijeme rođenja djeteta;
- zarazni procesi su češće generalizirani (rašireni);
- infekcija je često popraćena razvojem trombohemoragičnog sindroma;
- morfološko i funkcionalno sazrijevanje organa zaostaje.
Svjetska zdravstvena organizacija (ICD-10) predložila je opsežnu klasifikaciju intrauterinih infekcija, čiji su glavni oblici:
- kongenitalne virusne bolesti;
- bakterijska sepsa novorođenčeta;
- druge urođene zarazne i parazitske bolesti;
- omfalitis novorođenčadi s malo ili nimalo krvarenja;
- druge zarazne bolesti specifične za perinatalno razdoblje.
U ovoj klasifikaciji postoje zasebni odjeljci koji sugeriraju mogućnost postavljanja dijagnoze nespecificirane virusne, bakterijske i parazitske IUI.
Simptomi
Često intrauterine infekcije nemaju karakteristične simptome, stoga se mogu sumnjati na nespecifične znakove zaraznog i upalnog procesa u novorođenčeta (njihova sličnost zabilježena je u IUI izazvanom raznim patogenima):
- smanjen ili nedostatak apetita;
- značajan gubitak kilograma (gubitak težine veći od 10% od izvorne porođajne težine);
- ponovljeni gubitak kilograma, loš oporavak tjelesne težine (polagano povećanje, lagani dobici);
- upala kože i potkožnog masnog tkiva (sklere);
- letargija, pospanost, letargija;
- sivkasto-blijeda obojenost kože, anemične sluznice, moguće ikterično bojenje kože i sluznica, ikterus bjeloočnica;
- edematozni sindrom različite težine i lokalizacije;
- respiratorni poremećaji (otežano disanje, kratkotrajne epizode zastoja disanja, uključivanje pomoćnih mišića u čin disanja);
- dispeptični poremećaji (regurgitacija, uključujući obilnu, fontanu, nestabilnu stolicu, povećanje jetre i slezene);
- simptomi zahvaćenosti kardiovaskularnog sustava (tahikardija, smanjeni krvni tlak, oteklina ili pastoznost, cijanotično bojenje kože i sluznica, mramoriranje kože, hladni udovi);
- neurološki simptomi (hiper- ili hipotenzija, distonija, smanjeni refleksi (uključujući pogoršanje refleksa sisanja);
- promjene u formuli krvi (leukocitoza, ubrzana ESR, anemija, smanjen broj trombocita).
Znakovi intrauterine infekcije često se očituju u prva 3 dana života novorođenčeta.

Unutarmaternična infekcija novorođenčeta može se signalizirati kršenjem kardiovaskularne aktivnosti
Dijagnostika
Pri dijagnosticiranju IUI uzimaju se u obzir podaci iz anamneze, laboratorijskih i instrumentalnih metoda istraživanja:
- kompletna krvna slika (leukocitoza s neutrofilnim pomakom ulijevo, ubrzana ESR);
- biokemijski test krvi (za markere reakcije akutne faze - C-reaktivni protein, haptoglobin, ceruloplazmin, plazminogen, alfa-1-antitripsin, antitrombin III, frakcija C3-komplementa itd.);
- klasične mikrobiološke tehnike (virološke, bakteriološke);
- lančana reakcija polimeraze (PCR);
- metoda izravne imunofluorescencije pomoću monoklonskih antitijela;
- enzimski imunološki test (ELISA) s kvantitativnim određivanjem specifičnih protutijela klasa IgM, IgG;
- Ultrazvuk trbušnih organa, srca, mozga.

Opći i biokemijski test krvi omogućuje vam sumnju na prisutnost intrauterine infekcije
Liječenje
Liječenje intrauterine infekcije je složeno, sastoji se od etiotropnih i simptomatskih komponenata:
- antivirusni, antiparazitni, protugljivični ili antimikrobni lijekovi;
- imunomodulatori;
- sredstva za detoksikaciju;
- antipiretički lijekovi.
Moguće komplikacije i posljedice
Ishodi trudnoće s IUI:
- intrauterina fetalna smrt;
- mrtvorođenče;
- rođenje živog održivog ili živog neživog (s malformacijama nespojivim sa životom) djeteta s znakovima intrauterine infekcije.
Komplikacije intrauterine infekcije:
- malformacije unutarnjih organa;
- sekundarna imunodeficijencija;
- zaostajanje djeteta za vršnjacima u tjelesnom i mentalnom razvoju.
Prognoza
S pravodobnom dijagnozom i složenim liječenjem intrauterine infekcije koja je nastala kasnije, prognoza je općenito povoljna (prognoza se poboljšava u gestacijskoj dobi u kojoj se infekcija javlja), iako je potpuno individualna.
Vjerojatnost povoljnog ishoda bolesti ovisi o mnogim karakteristikama: virulenciji patogena, njegovoj vrsti, načinu zaraze, prisutnosti istodobne patologije i otežavajućih čimbenika majke, funkcionalnom stanju tijela trudnice itd.
Kada se IUI dogodi u ranim fazama, prognoza je obično loša.
Prevencija
Prevencija razvoja IUI-a je kako slijedi:
- prevencija zaraznih bolesti majke (sanacija žarišta kronične upale, pravodobno cijepljenje, pregled trudnica na prisutnost TORCH infekcija);
- antibakterijska ili antivirusna terapija za trudnice s razvojem akutnog ili pogoršanja kronične zarazne upale;
- pregled novorođenčadi od majki visoko rizičnih skupina;
- rano cijepljenje novorođenčadi.
YouTube videozapis vezan uz članak:

Olesya Smolnyakova Terapija, klinička farmakologija i farmakoterapija O autoru
Obrazovanje: više, 2004. (GOU VPO "Kursk State Medical University"), specijalnost "Opća medicina", kvalifikacija "Doktor". 2008-2012 - Student poslijediplomskog studija Odjela za kliničku farmakologiju, KSMU, kandidat medicinskih znanosti (2013., specijalnost "Farmakologija, klinička farmakologija"). 2014-2015 - profesionalna prekvalifikacija, specijalnost "Menadžment u obrazovanju", FSBEI HPE "KSU".
Podaci su uopćeni i daju se samo u informativne svrhe. Kod prvih znakova bolesti posjetite svog liječnika. Samoliječenje je opasno po zdravlje!